膝蓋骨骨折は、膝関節前面に存在する膝蓋骨が外的または内的要因によって破綻をきたす外傷性疾患です。膝蓋骨は膝関節の安定性と運動制御に深く関わっており、その骨折は歩行、階段昇降、立ち上がりなどの基本的な日常生活動作を著しく制限します。外傷の程度や骨折の分類、患者背景に応じて治療方法が異なり、その後のリハビリテーションも長期化することがあります。本稿では、膝蓋骨の機能的意義から骨折の診断、治療、そして術後・保存療法後のリハビリ戦略について解説します。
膝蓋骨の解剖と役割
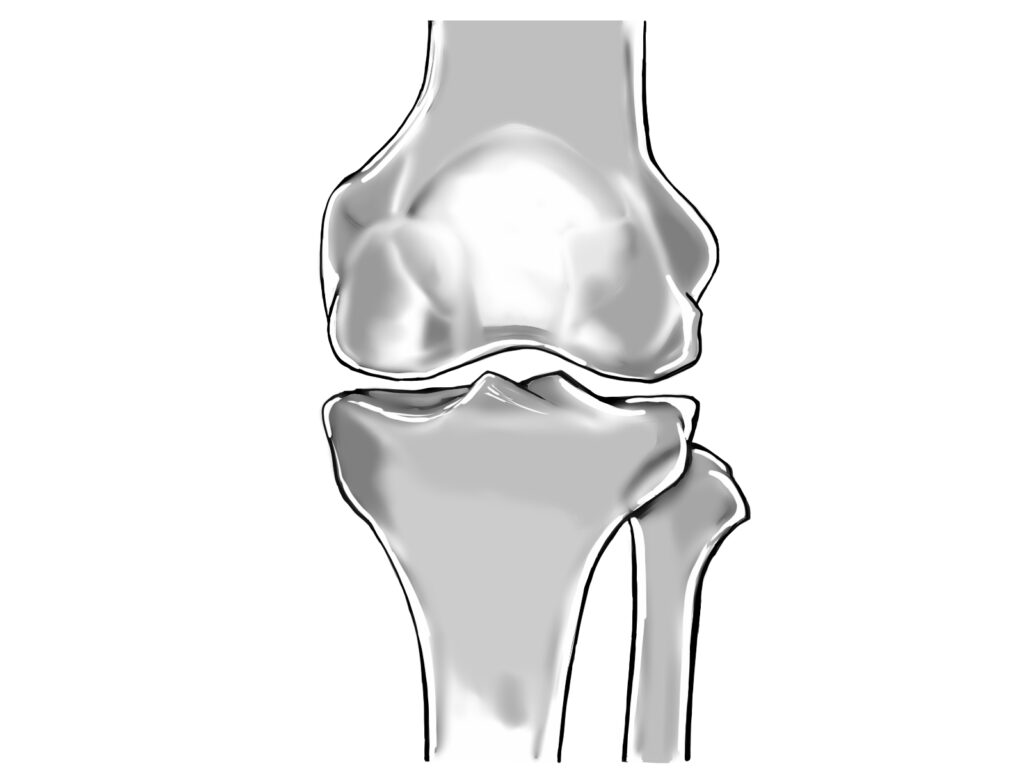
膝蓋骨は人体最大の種子骨であり、単なる骨構造ではなく膝伸展機構の一部として機能しています。膝蓋骨の位置や連結する筋腱構造を正確に把握することは、受傷機転や術後の可動域制限の理解にも直結します。また、関節面の形状や荷重の伝達様式を理解することで、骨折パターンや関節内転位の影響をより的確に予測できます。
膝蓋骨の構造と位置
膝蓋骨は大腿骨遠位端の前面に位置し、関節軟骨で覆われた後面を持つことで、大腿骨滑車と円滑に接触します。後面の軟骨は約4〜5mmと厚く、荷重に耐えるための構造となっています。また、膝蓋骨には広範な血行がある一方、骨片の粉砕や転位が起こると血流障害を伴いやすく、骨癒合が遅延することがあります。構造的な特性は、骨折後の整復精度の重要性とも密接に関係しています。
膝蓋骨が担う機能
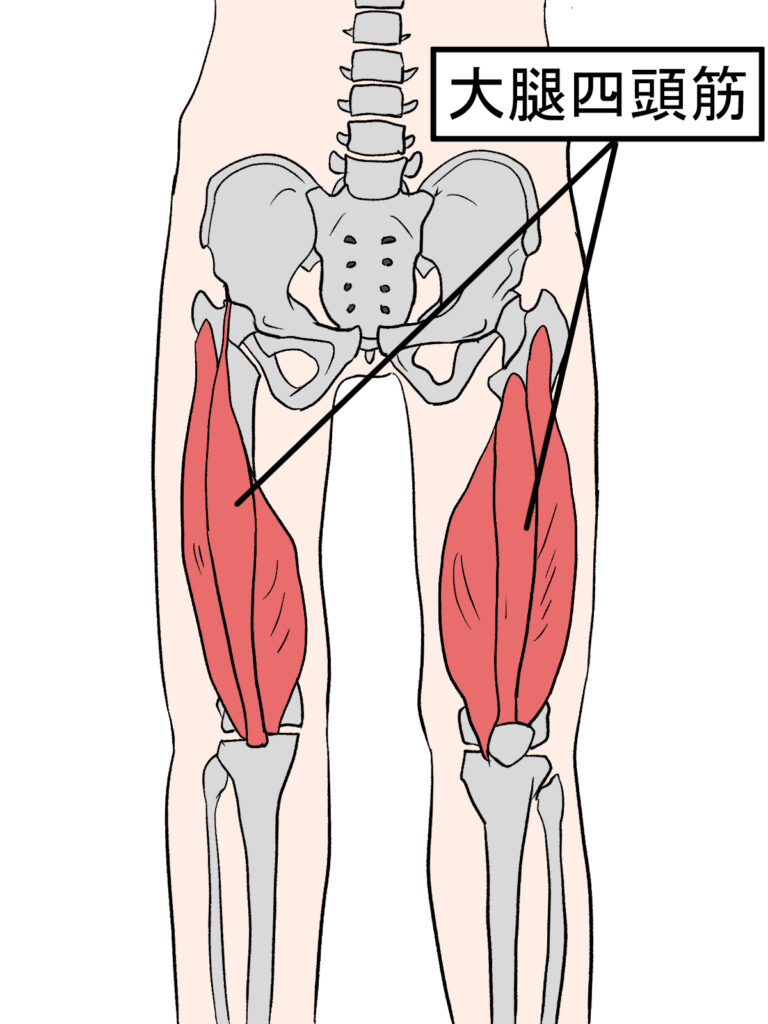
膝蓋骨は大腿四頭筋の遠位端に位置し、膝関節を伸展する際の力の効率を増強する「滑車機構」として機能します。この滑車機構により、膝関節伸展時に必要な筋力が40〜50%削減されるとされており、効率的な運動遂行に不可欠です。また、膝蓋骨があることで膝前面の骨性保護が得られ、外的ストレスから関節構造を守る役割も果たします。骨折によりこの力学的優位性が損なわれると、歩行能力が著しく低下することになります。
膝蓋腱や大腿四頭筋との関係
膝蓋骨は、上方の大腿四頭筋腱および下方の膝蓋腱と強固に連結し、これらの組織は機能的連続体として膝伸展に貢献します。この構造の一部が損傷すると、膝伸展機構の破綻が生じ、いわゆる“伸展不能膝”となります。特に横骨折で骨片が離開した場合、腱の連続性も断たれやすく、手術による機械的再建が必要になるケースが多く見られます。
膝蓋骨骨折の原因と分類
膝蓋骨骨折の多くは直接的外力によるものですが、臨床では筋収縮に伴う間接的な骨折も一定数存在します。受傷機転や骨折線の走行によって分類されることで、損傷度や治療の難易度を把握できます。分類は単なる整理ではなく、治療戦略に直結するため極めて重要です。
外傷性骨折と疲労骨折の違い
外傷性骨折は、転倒・交通外傷・打撲などの急激な外力によって発生します。一方、疲労骨折は跳躍やランニングなどの繰り返される負荷によって微細な骨損傷が蓄積し、臨界点を超えることで発生します。特にスポーツ選手や若年層では、疲労骨折が見逃されやすく、慢性的な前膝部痛として扱われることがあります。適切な問診と初期の画像評価が診断のカギとなります。
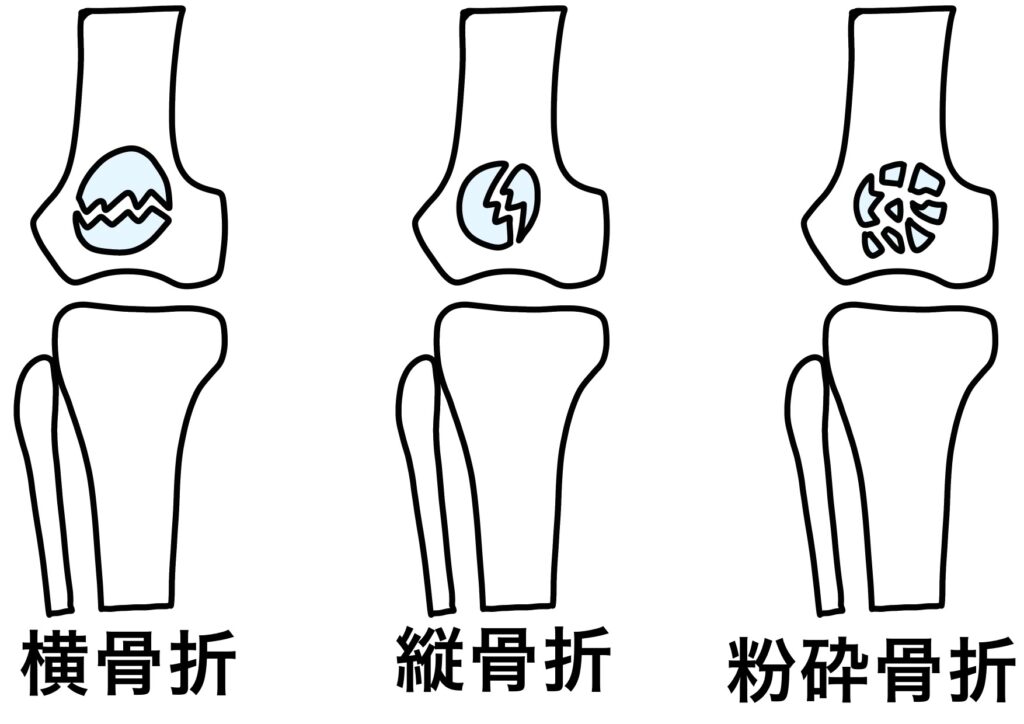
骨折の分類(横骨折・縦骨折・粉砕骨折など)
横骨折は膝蓋骨の中央部を横断する最も一般的なタイプで、伸展機構の断裂を伴う場合が多いです。縦骨折は通常、関節面に沿って縦に走り、比較的保存療法が適応されることが多いですが、見逃されやすい傾向があります。粉砕骨折は複数の骨片に分かれ、整復が難しく、機能的予後にも注意が必要です。分類により使用される固定具や手術手技も変化するため、診断時点での適切な把握が必須です。
高リスクな場面や年齢層
高齢者では、骨密度の低下と筋力低下が重なり、転倒による骨折リスクが高まります。中でも女性は骨粗鬆症の影響により脆弱性骨折が起こりやすいです。一方、スポーツ選手や労働者層では、着地動作時の急激な筋収縮が骨折を引き起こすことがあります。特にジャンプ後の膝屈曲位での着地は、高リスク動作とされます。
膝蓋骨骨折の症状と診断方法
症状の出現パターンや身体所見を的確に評価することで、迅速な診断が可能となり、転位の進行や二次損傷を防ぐことができます。特に初期対応の精度がその後の治療成績に大きな影響を及ぼします。
主な症状(痛み・腫れ・可動域制限など)
膝蓋骨骨折では膝前面の激烈な痛みと共に、腫脹や皮下出血が早期に出現します。特徴的なのは、膝関節の自動伸展不能で、これは膝蓋腱および大腿四頭筋腱との連続性の破綻を示唆する重要な所見です。また、歩行不能や膝蓋骨の浮動感が見られることもあります。
身体診察のポイント
視診にて腫脹や皮下出血、膝蓋骨の変形を確認し、触診では骨片の可動性や陥凹の有無を評価します。自動伸展不能かつ他動で可能な場合は、伸展機構断裂を強く示唆します。急性期には痛みのため正確な診察が困難な場合もあり、画像診断との併用が不可欠です。
画像検査(X線・CT・MRI)の役割
X線検査では前後方向・側面・軸位像を用いて骨折線の確認と転位の有無を評価します。関節面の不整や骨片数が多い場合はCTを併用し、詳細な三次元的構造を把握します。MRIは骨挫傷や滑膜損傷、筋腱損傷などの軟部組織損傷の評価に有効であり、疲労骨折の診断にも適しています。
治療法とリハビリテーションの進め方
膝蓋骨骨折は、整復後の可動域回復と筋力再建のバランスが極めて重要です。保存療法と手術療法の適応判断に加え、組織修復と再損傷予防を両立させる段階的なリハビリ計画が不可欠です。リハビリテーションは治療の延長であり、戦略的に進めることで最終的なQOLの向上につながります。
保存療法と手術療法の適応
保存療法は、転位が2mm以内、関節面の不整がない、膝伸展機構が保持されていることが条件となります。膝伸展位での長期固定が必要ですが、長期固定は筋萎縮や関節拘縮を招くため、早期からの可動域訓練導入が鍵となります。一方、手術療法では張力帯固定法(tension band wiring)やスクリュー固定法、また粉砕骨折では前面プレート固定も選択されます。
術後の管理と経過観察
術後は創部感染予防、血栓リスクの管理、創外固定の安定性の確認が重要です。また、骨癒合の進行を確認するために、術後2〜3週間ごとにX線撮影を実施します。過度な荷重や不適切な可動域訓練は再転位やプレート破損のリスクを高めるため、医師とリハビリスタッフ間の密な連携が求められます。
段階的なリハビリと運動療法
術後または固定解除後のリハビリでは、初期は浮腫・炎症コントロールを行いながら、早期から関節可動域の確保に着手します。中期では大腿四頭筋やハムストリングスの筋出力向上を図り、後期ではバランス機能や歩行パターンの再獲得に移行します。筋力強化は等尺性収縮から開始し、漸進的な負荷量の増加と動作訓練を組み合わせることで、スポーツ復帰も現実的となります。
まとめ
膝蓋骨骨折は、単なる骨の損傷ではなく、膝関節機能全体の破綻を伴う深刻な外傷です。的確な解剖学的理解と診断技術、そして個別性を加味した治療戦略とリハビリテーション計画が、患者のQOL向上に直結します。保存療法であれ手術療法であれ、早期介入と多職種連携が鍵を握ります。運動機能だけでなく、心理的な不安にも配慮した包括的支援が、真の意味での機能回復と社会復帰につながるでしょう。
整形外科疾患に対する勉強会案内はこちら⬇︎
https://8e0f6.hp.peraichi.com
無料勉強会やオンラインコースについては代表高柳の公式ラインから⬇︎
https://liff.line.me/1645278921-kWRPP32q/?accountId=397vgsxy
施術案内ページはこちら⬇︎
https://neuroplasty-tokyo.com/shop-rehab/
訪問リハビリ案内ページはこちら⬇︎
https://neuroplasty-tokyo.com/home-rehabilitation/


