
変形性股関節症は、特に中高年層に多く見られる進行性の関節疾患であり、患者のQOL(生活の質)に深刻な影響を与えることが知られています。股関節は体重を支える主要な関節であり、その機能障害は歩行や立ち上がりといった基本的な動作に大きな支障を来たします。本疾患は、初期段階では症状が軽微であることが多いため、進行してから診断されるケースが多いのですが、早期発見・早期治療が予後に大きな影響を与えるため、適切な理解と対応が求められます。この記事では、変形性股関節症の概要、原因、病態生理、診断方法、予防、治療法、リハビリテーション、そして日常生活での管理方法について解説します。
変形性股関節症の概要
変形性股関節症とは
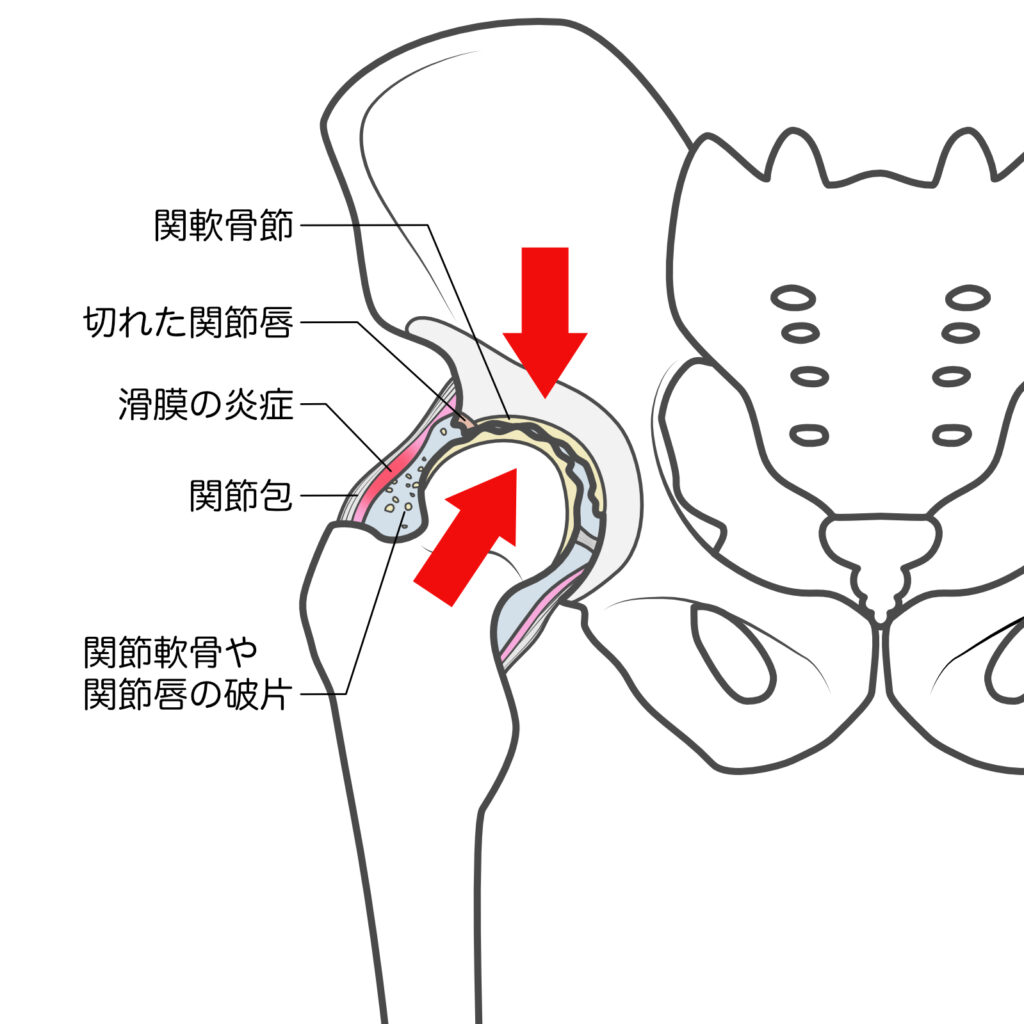
変形性股関節症は、関節軟骨の進行性の摩耗と、それに伴う骨の変形が主な病態です。股関節は、骨頭と寛骨臼という二つの構造物が接合する球関節であり、この接合部分を覆う軟骨が摩耗することで、骨同士が直接擦れ合い、炎症や痛みを引き起こします。世界的な有病率は人口の約10〜15%と高く、日本においても高齢化社会の進展に伴い増加傾向にあります。特に、高齢女性に多く見られ、その背景にはホルモンの変化や骨密度の低下が関与しているとされています。
症状の特徴
変形性股関節症の症状は、初期には軽微なものが多く、患者は「軽い違和感」や「疲労感」を感じる程度です。しかし、進行するにつれて症状は次第に悪化し、典型的には以下のような症状が見られます:
- 立ち上がりや歩行時の痛み: 最も初期に現れる症状の一つであり、特に長時間の座位後に立ち上がる際に痛みが顕著になります。
- 関節のこわばり: 朝起きた時や、長時間同じ姿勢をとった後に関節がこわばる現象が起こり、動き始めに困難を伴います。
- 可動域の制限: 症状が進行すると、関節の動きが制限され、特に股関節の内旋や外旋が難しくなります。これにより、歩行パターンが崩れ、長距離歩行や階段の昇降が困難になります。
初期症状と進行症状
変形性股関節症は、初期には軽い違和感や痛みを伴うことが多いですが、放置すると激しい痛みや歩行障害に発展します。初期には、疲労や過度の使用後に痛みを感じる程度ですが、症状が進行するにつれて、痛みが持続的になり、夜間痛や安静時痛が生じることもあります。また、筋力低下や姿勢の変化が進行することで、他の関節にも二次的な負担がかかり、全身の機能低下を招くことが多く、早期の対応が求められます。
原因とリスク要因
一次性変形性股関節症の原因
一次性(明らかな原因疾患がない状態)変形性股関節症の主な原因は、加齢による関節軟骨の自然な摩耗です。軟骨は年齢とともに徐々に水分を失い、弾力性が低下します。これにより、関節面への衝撃吸収能力が低下し、軟骨がすり減ることで骨が露出し、痛みを引き起こします。さらに、遺伝的要因が関与していることも示唆されており、家族歴のある場合、リスクが高まることが報告されています。
二次性変形性股関節症の原因
二次性変形性股関節症は、先天性股関節脱臼や寛骨臼形成不全などの既存の股関節異常が主な原因です。これらの状態は、関節の正常な配置や動きを阻害し、長期的には関節軟骨に過度なストレスを与えます。さらに、外傷や感染症なども関節の構造や機能を損傷させ、二次的に変形性股関節症を引き起こすことがあります。
リスク要因(遺伝、加齢、性別など)
変形性股関節症のリスク要因としては、加齢、遺伝、性別が大きな影響を与えます。特に女性は、ホルモンの影響により骨密度が低下しやすく、加齢とともにリスクが高まります。さらに、肥満や職業的要因もリスクを増大させ、股関節に過剰な負担をかけることで、症状の進行を早めます。肥満は股関節にかかる負荷を増加させるため、体重管理は予防の重要な要素です。
病態生理
関節軟骨の摩耗と変性
変形性股関節症の病態生理は、関節軟骨の摩耗と変性によって引き起こされます。軟骨細胞の代謝異常が発生すると、コラーゲンの生成と分解のバランスが崩れ、軟骨が徐々に薄くなります。また、プロテオグリカンの減少により、軟骨の柔軟性が低下し、外部からの衝撃を吸収する能力が著しく低下します。軟骨が摩耗することで、骨同士が直接接触するようになり、これが痛みや炎症の原因となります。
骨の変形と痛みのメカニズム
軟骨の摩耗が進行すると、骨棘が形成されます。これらの骨棘は、関節内の空間を狭くし、さらなる摩擦と炎症を引き起こします。さらに、滑膜の炎症が加わり、関節液の分泌が変化します。関節液の変化により、関節内の潤滑が不十分になり、痛みが増強されます。これらの変化が複合的に作用することで、患者は持続的な痛みと関節のこわばりを経験するようになります。
関節液の変化
関節液は、関節内の潤滑を保つために重要な役割を果たします。しかし、変形性股関節症では、滑液の粘度や成分が変化し、その機能が低下します。この結果、関節の動きがさらに制限され、炎症が進行します。滑液の減少は、関節軟骨の摩耗を加速させ、関節の変形を促進します。
診断方法
臨床診断
変形性股関節症の診断には、臨床診断が欠かせません。問診では、患者の症状や生活習慣、過去の病歴を詳細に確認します。視診では、歩行パターンや関節の可動域を観察し、異常がないかを確認します。さらに、股関節の可動域テストを行い、関節の動きの制限や痛みの有無を評価します。
画像診断(X線、MRI、CT)
臨床診断に加え、画像診断が変形性股関節症の診断において重要な役割を果たします。X線検査は最も一般的で、関節空隙の狭小化、骨棘形成、関節表面の不規則性などを確認することができます。X線画像では、関節軟骨が減少した際に見られる典型的な変形が明瞭に映し出されます。
MRI(磁気共鳴画像)は、X線では確認できない軟部組織や軟骨の損傷、および骨髄浮腫の状態を詳細に評価することができます。特に、初期段階での軟骨損傷の有無や、滑膜の炎症を確認するのに有効です。MRIは、変形性股関節症の病態進行度を把握し、治療計画を立てる上で不可欠です。
CT(コンピュータ断層撮影)は、骨構造を詳細に評価するために使用されます。CTスキャンによって得られる断層画像は、骨の微細な変形や関節表面の不整を高精度で示すため、手術計画の策定や複雑な症例の評価に役立ちます。
その他の診断手法(血液検査など)
変形性股関節症の診断には、血液検査が役立つことがあります。具体的には、リウマチ因子や抗CCP抗体をチェックすることで、リウマチなどの他の疾患との違いを見分けます。また、C反応性タンパク(CRP)や赤血球沈降速度(ESR)を測定して、関節の炎症の程度を確認します。これによって、炎症がどのくらい進んでいるかを判断できます。さらに、関節液の分析では、白血球の数や細菌の有無を調べて、感染症の可能性を排除します。
予防と生活習慣の改善
体重管理の重要性
体重管理は変形性股関節症の予防および進行抑制において極めて重要です。過体重は股関節に過剰な負荷をかけ、軟骨の摩耗を加速させます。研究によれば、体重が10%増加するごとに、股関節への負担は3〜4倍に増加することが示されています。このため、体重減少は股関節への負担を軽減し、症状の進行を遅らせるだけでなく、痛みの軽減にも寄与します。さらに、体重管理は他の慢性疾患、特に糖尿病や心血管疾患の予防にもつながるため、全身の健康維持にも有益です。
栄養とサプリメントの役割
栄養管理も変形性股関節症の管理において重要です。オメガ3脂肪酸は抗炎症効果を持ち、炎症の抑制に役立つことが知られています。また、グルコサミンやコンドロイチンといったサプリメントは、軟骨の健康維持や症状の改善に効果があるとされ、広く使用されています。これらのサプリメントは、軟骨の構造維持や炎症の軽減に寄与し、特に初期段階の変形性股関節症において有効です。食事においては、抗酸化物質を豊富に含む食品を摂取することで、炎症の進行を遅らせることが期待できます。
治療法
保存療法
保存療法は、変形性股関節症の初期から中等度の症例において、最初に試みられる治療法です。筋力増強訓練は、股関節を支える筋群を強化し、関節の安定性を高めます。特に、大腿四頭筋や臀筋群を対象としたエクササイズが推奨されます。これにより、関節への衝撃吸収能力が向上し、痛みの軽減が期待できます。また、柔軟性を向上させるストレッチは、関節の可動域を維持し、こわばりを防ぐ効果があります。保存療法では、個々の患者の状態に応じたカスタマイズが重要であり、適切なプログラムの設定が求められます。
手術療法
保存療法で十分な効果が得られない場合、手術療法が検討されます。人工関節置換術は、変形性股関節症の進行した症例において、最も一般的な手術方法です。この手術は、関節の痛みを劇的に軽減し、機能を改善することが期待できます。また、骨切り術は、関節のアライメントを調整し、関節への負荷を分散させることで、症状の進行を遅らせることができます。手術後のリハビリテーションは、早期回復と合併症予防のために欠かせない要素であり、段階的なプログラムが必要です。術後のリハビリは、機能回復と社会復帰を目指して慎重に進めるべきであり、長期的なフォローアップも重要です。
リハビリテーション
リハビリの目標と計画
リハビリテーションの目標は、疼痛管理、機能改善、およびQOL向上です。これには、短期目標として痛みの軽減、可動域の回復、筋力の増強が含まれます。長期目標としては、患者が日常生活を再開し、自立した生活を送ることが挙げられます。リハビリプランは、患者の生活環境や職業、活動レベルに合わせてカスタマイズされるべきであり、個別性の高いアプローチが求められます。
効果的なリハビリテーションの方法
リハビリテーションでは、筋力トレーニングと有酸素運動が中心となります。筋力トレーニングは、股関節を支える筋肉を強化し、関節への負荷を軽減します。有酸素運動は、心肺機能を向上させ、全身の健康維持に寄与します。バランストレーニングは、転倒リスクを低減し、機能的な動作を改善するために有効です。これらのトレーニングは、段階的に負荷を調整しながら行うことで、安全かつ効果的に進めることができます。
変形性股関節症と日常生活
痛みの管理方法
抗炎症薬やアセトアミノフェンなどの鎮痛薬が一般的に使用されます。これらは痛みと炎症を効果的に抑えるため、患者のQOLを向上させる一助となります。しかし、長期使用に伴う副作用のリスクがあるため、適切な用量と期間での使用が求められます。
非薬物療法では、温熱療法や冷却療法、などが用いられます。温熱療法は、血行を促進し、筋肉のこわばりを緩和する効果があり、冷却療法は急性炎症や痛みの管理に有効です。
日常生活での注意点
変形性股関節症の患者が日常生活を送る中で、適切な動作や姿勢を保つことは非常に重要です。例えば、家事や仕事での動作の工夫が求められます。重い物を持ち上げる際には、膝を使って腰を守りながら持ち上げるなど、正しい持ち上げ動作を徹底することが重要です。また、長時間の立ち作業や歩行を避け、適度に休憩を取り入れることが推奨されます。
関連疾患とその影響
関連する症状・病気
変形性股関節症は、変形性膝関節症など他の関節疾患と関連することが多く、これらの併発が進行すると、さらに複雑な症状を呈することがあります。膝関節が股関節の異常により代償的な負担を受けると、膝の痛みや変形が進行しやすくなります。また、これらの関節疾患は、腰痛や足部の変形とも関連し、全身的な機能低下を引き起こすことが多いです。
変形性股関節症が他の関節に及ぼす影響
変形性股関節症が進行すると、二次的な関節痛が他の部位に現れることが多くなります。例えば、歩行パターンの変化による膝や腰への負担増加が挙げられます。これにより、膝関節や腰椎に新たな痛みが生じ、さらには足部にも影響を与えることがあります。このような連鎖的な負荷は、長期的には全身のバランスを崩し、転倒リスクを高める要因となるため、早期の介入が必要です。
他の疾患との合併症
変形性股関節症は、糖尿病や心血管疾患といった他の慢性疾患とも関連しています。これらの疾患がある場合、炎症性反応が全身に広がりやすく、関節症状の悪化につながることがあります。さらに、糖尿病患者においては、神経障害により関節の痛みを適切に感じ取れず、症状の進行が見逃されがちです。これにより、股関節の破壊が急速に進行するリスクがあります。生活習慣管理を徹底し、これらの合併症を予防することが重要です。
まとめ
変形性股関節症は、高齢者に多く見られる進行性の関節疾患であり、放置すると日常生活に深刻な影響を与える可能性があります。早期診断と適切な治療が、症状の進行を遅らせ、QOLを維持するためには不可欠です。体重管理、運動療法、そして適切な栄養管理は、予防と治療の両方において重要な役割を果たします。また、手術が必要な場合でも、術後のリハビリテーションによって早期回復が期待でき、長期的な機能維持に繋がります。患者個々の状況に合わせた包括的なアプローチが、変形性股関節症の管理には欠かせない要素です。これにより、患者は生活の質を向上させ、社会生活に積極的に参加できるようになるでしょう。
整形外科疾患に対する勉強会案内はこちら⬇︎
https://8e0f6.hp.peraichi.com
無料勉強会やオンラインコースについては代表高柳の公式ラインから⬇︎
https://liff.line.me/1645278921-kWRPP32q/?accountId=397vgsxy
施術案内ページはこちら⬇︎
https://neuroplasty-tokyo.com/shop-rehab/
訪問リハビリ案内ページはこちら⬇︎
https://neuroplasty-tokyo.com/home-rehabilitation/


