成長期の子どもたちに多く見られる「骨軟骨病(osteochondrosis)」は、骨端軟骨や骨端核の発達段階で発生する血行障害や機械的負荷に起因する疾患群です。スポーツ活動が盛んな年代に発症が集中し、適切な診断と対応を怠れば将来的な関節障害へと進展するリスクもあります。疾患ごとに病態生理や治療戦略が異なるため、正確な理解と専門的なアプローチが求められます。本稿では、骨軟骨病の全体像から各疾患の特徴、発症要因、診断・治療までを包括的に解説し、実践に役立つ知識を深めます。
骨軟骨病の概要と分類
骨軟骨病は、成長期の骨端部や成長軟骨の脆弱性に外的・内的要因が重なって発症する疾患群であり、それぞれに異なる特徴を持つ複数の病態が存在します。
骨軟骨病の定義と特徴
骨軟骨病とは、血流障害や機械的負荷を背景に、骨端軟骨または骨端核に無菌性壊死や変性が生じる疾患群の総称です。骨と軟骨の境界部に障害が発生し、放置すれば変形治癒や関節機能障害を招く可能性があります。症状は疼痛や腫脹、可動域制限など多岐にわたり、病態進行度に応じて重症度も大きく異なります。
成長期における病態と好発年齢
骨軟骨病は、血流供給が不安定な成長軟骨を持つ時期に、外的ストレスが加わることで発症リスクが高まります。特に急激な身長伸長を迎える8~15歳の男子に多く見られ、部位により発症年齢に若干の差がみられるのも特徴です。骨の成熟度と機械的負荷のバランスが崩れることが、病態形成の根幹にあります。
各疾患ごとの詳細と病態
骨軟骨病に分類される各疾患は、発症部位、病態形成、症状、予後に大きな違いがあり、個別に正確な理解が求められます。
オスグッド・シュラッター病
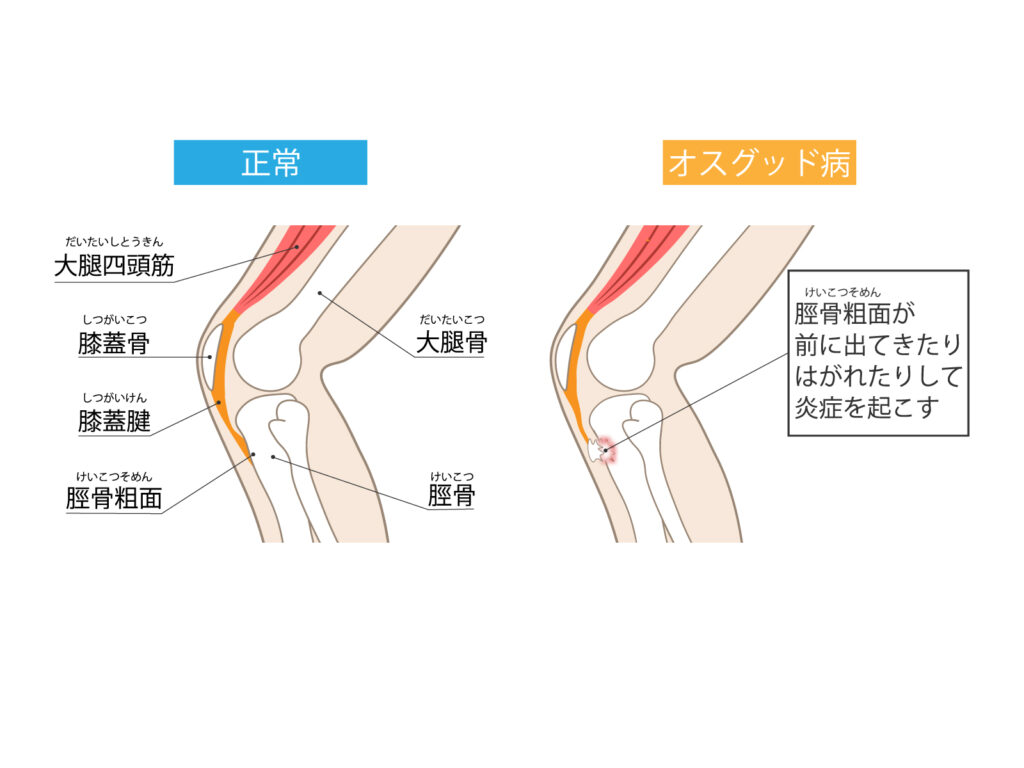
オスグッド・シュラッター病は、膝蓋腱の牽引力により脛骨粗面に過剰な負荷がかかることで発症します。ジャンプ動作や急停止・急加速動作を頻繁に行う競技者に多く、成長スパート中の男子に特に多発します。
脛骨粗面への牽引ストレスと臨床症状
膝蓋腱による脛骨粗面の牽引により、成長軟骨が微細損傷を受け、局所の炎症や骨端核剥離を引き起こします。疼痛は運動時に強く、休息で軽快することが特徴です。進行すると骨端の突出や遊離骨片形成がみられ、X線撮影で粗面部の不整や剥離骨片を確認できます。
ペルテス病
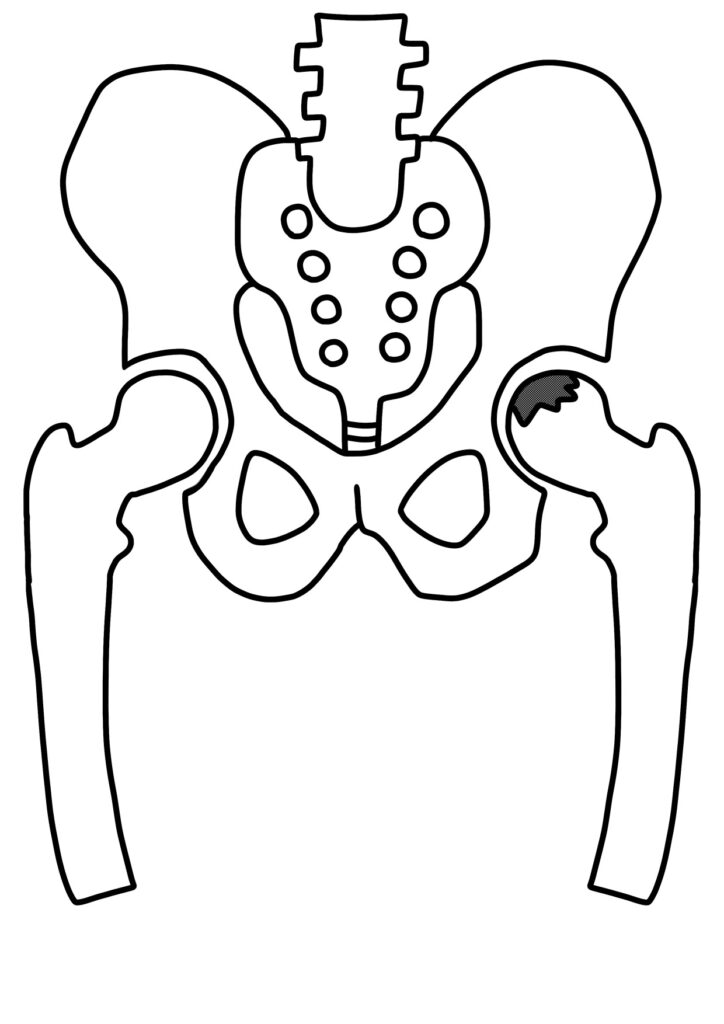
ペルテス病は、大腿骨頭の血流遮断による無菌性壊死を起因とする疾患であり、長期的には股関節変形を残すこともあります。特に3~10歳の男子に多く発症し、初期症状は軽微なこともあるため注意が必要です。
大腿骨頭の無血性壊死と股関節可動域制限
血行遮断により大腿骨頭の一部が壊死し、時間経過とともに骨頭の扁平化、崩壊、再生が進みます。初期には跛行、運動時痛、股関節の外転・内旋制限を呈し、放置すれば不可逆的な骨変形に至るリスクがあります。MRIにより早期の血流低下や骨髄浮腫を検出し、予後判定にも寄与します。
離断性骨軟骨炎(OCD)
離断性骨軟骨炎は、関節面直下の骨軟骨組織が虚血・微細外傷により弱化し、最終的に剥離・遊離体形成に至る疾患です。10~20歳代、特にスポーツ活動の盛んな若年層に多くみられます。
関節内骨軟骨片の剥離と疼痛の発生機序
剪断力や圧縮力の繰り返しが骨軟骨接合部に累積されると、局所の血流障害を誘発し、剥離病変が形成されます。初期は活動時痛や圧痛に留まりますが、進行すると関節の引っかかり感、ロッキング、可動域制限を生じます。MRIでは軟骨面の不整、骨髄浮腫、骨片の浮動を検出でき、早期診断に極めて有効です。
原因と危険因子
骨軟骨病の発症には、成長軟骨の脆弱性に加え、外的負荷や内的素因が密接に関連しています。
過度なスポーツ活動との関連
成長期に過度なスポーツ活動を行うことで、脆弱な成長軟骨に機械的ストレスが累積し、微細損傷から血行障害を引き起こします。特にジャンプ、ダッシュ、方向転換を多用する競技にリスクが高いとされています。
成長軟骨への繰り返しの負荷
未熟な成長軟骨は、荷重・牽引・剪断といった力学的刺激に対する抵抗力が低いため、繰り返されるストレスにより損傷を受けやすい構造です。柔軟性不足や筋力アンバランス、アライメント異常(例:ニーイン、過回内足)もリスク因子として知られています。
遺伝的要因や血流障害の関与
遺伝的素因、解剖学的構造、局所血流特性なども骨軟骨病発症に深く関与します。特にペルテス病では、骨頭への血流供給脆弱性が病態形成に大きく寄与しているとされ、家族歴を伴う症例も報告されています。
病態形成における内因的要素
成長期には骨端軟骨の代謝需要が高まる一方で、血流供給がそれに追いつかないため、虚血環境が形成されやすい特性があります。さらに、ホルモンバランス異常、栄養障害、血液凝固異常症なども内因的リスクを高める要素として考慮すべきです。
診断と治療の進め方
骨軟骨病の診断と治療には、成長期特有の解剖学的特徴と自然治癒力を最大限に活かした戦略が求められます。
画像診断と臨床評価のポイント
適切な病歴聴取、理学所見に加え、画像診断による病変の可視化が不可欠です。特に初期病変ではMRIが重要な役割を果たします。
X線・MRIによる所見とスクリーニング
X線では骨端核の不整・骨片遊離・石灰化像を捉えることができますが、初期病変はMRIがより感度が高く、骨髄浮腫や軟骨下骨の血流障害を早期に検出可能です。病態進行度に応じた段階的スクリーニングが重要です。
保存療法と手術療法の選択
成長期では自然治癒が期待できるため、保存療法(運動制限、免荷、疼痛管理)が基本ですが、進行例や治癒遅延例では手術療法(骨片固定術、骨切除術、関節鏡手術)が検討されます。
疼痛管理と競技復帰の時期判断
疼痛消失と関節機能回復を慎重に確認し、段階的なリハビリテーションを行った上で競技復帰を判断します。筋力、柔軟性、動作パターンを整備し、再発予防プログラムを併用することが不可欠です。
まとめ
骨軟骨病は、成長期の骨端軟骨や骨端核に起こる血行障害・機械的負荷による疾患群であり、各疾患ごとに発症機序、症状、治療方針が異なります。
早期診断と適切な保存療法によって、自然治癒を促し、関節変形や機能障害のリスクを最小限に抑えることができます。
発症リスクを理解し、成長期に特有の病態を考慮した包括的な管理を行うことが、未来のQOL(生活の質)を守るために不可欠です。
整形外科疾患に対する勉強会案内はこちら⬇︎
https://8e0f6.hp.peraichi.com
無料勉強会やオンラインコースについては代表高柳の公式ラインから⬇︎
https://liff.line.me/1645278921-kWRPP32q/?accountId=397vgsxy
施術案内ページはこちら⬇︎
https://neuroplasty-tokyo.com/shop-rehab/
訪問リハビリ案内ページはこちら⬇︎
https://neuroplasty-tokyo.com/home-rehabilitation/


