
脳卒中は、人類の歴史の中で長きにわたり人々を苦しめてきた疾患の一つです。古代文明における記述から近代医学の進歩、そして現代に至るまで、脳卒中の理解と治療は大きく変化してきました。本記事では、脳卒中の定義や分類、歴史的な認識の変遷、日本における研究の発展、そして現代医療における最前線までを、専門的な視点から詳しく解説します。
脳卒中の定義と概要
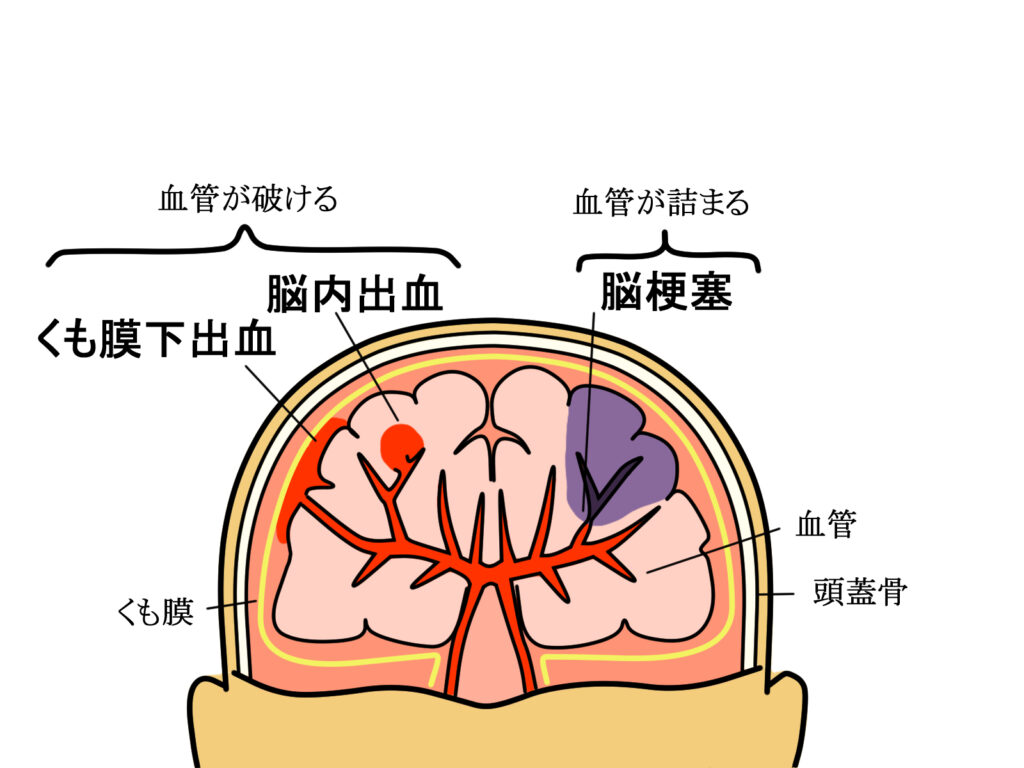
脳卒中(Stroke)は、脳への血流が突然途絶えることで発生し、神経学的な機能障害を引き起こす疾患です。世界保健機関(WHO)では、「突然発症する局所的あるいは全般的な神経機能障害であり、24時間以上持続するか死亡に至るもの」と定義しています。原因は大きく「脳梗塞」と「脳出血」に分けられ、前者は脳の血管が詰まることで、後者は血管が破れて出血することで発生します。
脳卒中の基本的な概念
脳は高い酸素需要を持つ臓器であり、血流が数分間でも途絶すると不可逆的な神経細胞障害が生じます。そのため、脳卒中は時間との勝負となる疾患であり、いかに早期に診断・治療できるかが予後を大きく左右します。
脳梗塞と脳出血の違い
脳梗塞は、血栓や動脈硬化によって血管が閉塞し、脳組織が虚血状態に陥る病態です。一方で脳出血は、血管の破綻によって脳内に血液が漏れ出すことにより発生します。これらは病態生理・治療法ともに異なるため、早期の正確な鑑別が重要です。
世界保健機関(WHO)による定義
WHOは、脳卒中を「突発的な神経症状を呈する疾患群」として定義し、発症24時間以内に症状が消失する一過性脳虚血発作(TIA)とは区別しています。この定義は国際的な臨床研究や疫学調査の基準としても広く用いられています。
脳卒中の歴史的背景
脳卒中は古代から知られており、紀元前の医学書にもその症状が記載されています。しかし、長らくその原因は不明で、近代医学の発展とともに少しずつ解明されてきました。
古代から中世における脳卒中の認識
古代ギリシャの医師ヒポクラテスは、突然の片麻痺や言語障害を伴う病態を「アポプレキシー(apoplexy)」と呼び、その存在を明確に記録しました。しかし当時は脳血管障害という概念はなく、原因は「体液の不均衡」や「神の罰」と考えられていました。中世ヨーロッパでも同様に、脳卒中は神秘的な病と捉えられ、宗教的治療が主流でした。
近代医学における脳卒中の研究の始まり
17世紀になると、解剖学の進歩により脳血管系の詳細が明らかになり、脳卒中の原因が血管障害にあることが判明しました。特にトーマス・ウィリスによる「ウィリス動脈輪」の発見は、脳循環の理解を飛躍的に進めました。
脳血管障害研究の進展と近代化
19世紀後半から20世紀初頭にかけて、顕微鏡技術と病理学が進歩し、動脈硬化や血栓形成と脳卒中の関連が明らかになりました。この時期は、現代的な脳卒中医学の基礎が築かれた時代といえます。
日本における脳卒中の歴史
日本でも、脳卒中は古くから「中風(ちゅうぶう)」として知られており、江戸時代には漢方医学に基づく治療が行われていました。しかし、科学的根拠に基づく診断・治療が始まったのは近代以降です。
江戸時代までの脳卒中の認識と治療
江戸時代の医書『養生訓』などでは、中風の予防には食事・睡眠・生活習慣の管理が重要とされていました。当時は現代のような脳血管病理の理解はなく、経験則に基づく治療が中心でした。
戦後日本における脳卒中対策
第二次世界大戦後、日本は脳卒中死亡率世界一という時代を迎えます。特に脳出血による死亡が多く、高塩分食や高血圧が大きな要因とされました。1960年代以降は減塩運動や高血圧治療の普及により、脳卒中死亡率は大きく低下しました。
脳卒中学会の設立と研究の発展
1976年に「日本脳卒中学会」が設立され、基礎研究から臨床研究まで幅広い分野で成果を上げてきました。現在では、最新のガイドライン策定や大規模臨床試験を通じて、世界的にも高水準の医療を提供しています。
脳卒中研究の転換期
脳卒中治療の進歩は、医療技術の革新と深く結びついています。画像診断技術やリハビリテーション戦略の進化は、診断精度の向上と機能回復率の改善に大きく寄与しました。
CT・MRIなど画像診断技術の進化
1970年代にコンピュータ断層撮影(CT)が登場し、脳出血と脳梗塞の鑑別が飛躍的に向上しました。さらに1980年代にはMRIが普及し、超急性期脳梗塞の診断が可能となり、早期治療戦略が大きく進化しました。
脳卒中ガイドラインの策定
2004年、日本で初めて脳卒中ガイドラインが策定され、エビデンスに基づく標準治療が確立されました。以降、ガイドラインは数度改訂され、最新の研究成果が臨床現場に迅速に反映されています。
急性期医療とリハビリテーションの進歩
t-PA(組織プラスミノーゲンアクチベーター)による血栓溶解療法、脳血管内治療、早期リハビリの導入により、予後改善が期待できる時代となりました。近年では、ロボットリハビリやVR技術なども積極的に導入されています。
現代の脳卒中医療と今後の課題
現代医療では、急性期治療だけでなく、予防と再発防止、生活の質(QOL)の向上を重視した包括的アプローチが求められています。
脳卒中の予防とリスク管理
高血圧、糖尿病、高脂血症、喫煙などの生活習慣病対策は、脳卒中予防の基盤です。また、心房細動に対する抗凝固療法の進歩により、心原性脳塞栓症のリスク管理も大きく向上しました。
再生医療・AI技術の導入
iPS細胞を用いた神経再生医療の研究が進んでおり、失われた神経機能の回復が現実味を帯びています。また、AIを活用した診断支援システムは、発症直後の迅速な治療判断に寄与しています。
超高齢社会における脳卒中医療の未来
日本は超高齢社会を迎え、脳卒中患者数は今後さらに増加すると予想されています。医療・介護・リハビリの連携を強化し、患者一人ひとりに最適な治療とサポートを提供することが重要です。
まとめ
脳卒中は、古代から現代まで人々の生活に深い影響を与えてきた疾患です。医学の進歩により、診断技術や治療法は飛躍的に向上しましたが、予防や社会復帰支援といった課題は依然として残っています。今後は、AI・再生医療・リハビリ技術のさらなる発展とともに、個々の患者に寄り添ったオーダーメイド型医療の実現が求められます。
整形外科疾患に対する勉強会案内はこちら⬇︎
https://8e0f6.hp.peraichi.com
無料勉強会やオンラインコースについては代表高柳の公式ラインから⬇︎
https://liff.line.me/1645278921-kWRPP32q/?accountId=397vgsxy
施術案内ページはこちら⬇︎
https://neuroplasty-tokyo.com/shop-rehab/
訪問リハビリ案内ページはこちら⬇︎
https://neuroplasty-tokyo.com/home-rehabilitation/


