椎間板ヘルニアは腰痛や下肢痛の代表的な原因の一つであり、適切な診断と早期の対応が予後を大きく左右します。特に理学療法士や整形外科医にとって、ヘルニアを見極める能力は臨床で非常に重要です。本記事では、椎間板ヘルニアの発生メカニズムから症状、診察評価、鑑別診断、そして臨床での見極めのコツまで解説します。
椎間板ヘルニアの基礎知識
椎間板は脊椎の椎体間に存在するクッションの役割を持つ構造で、外側の「線維輪」と中央の「髄核」から構成されます。椎間板ヘルニアは、この髄核が線維輪の亀裂を通じて突出または脱出し、神経を圧迫することで症状を引き起こします。特に腰椎ではL4/L5やL5/S1レベルでの発症が多く、若年〜中年層に好発します。
椎間板の役割と構造
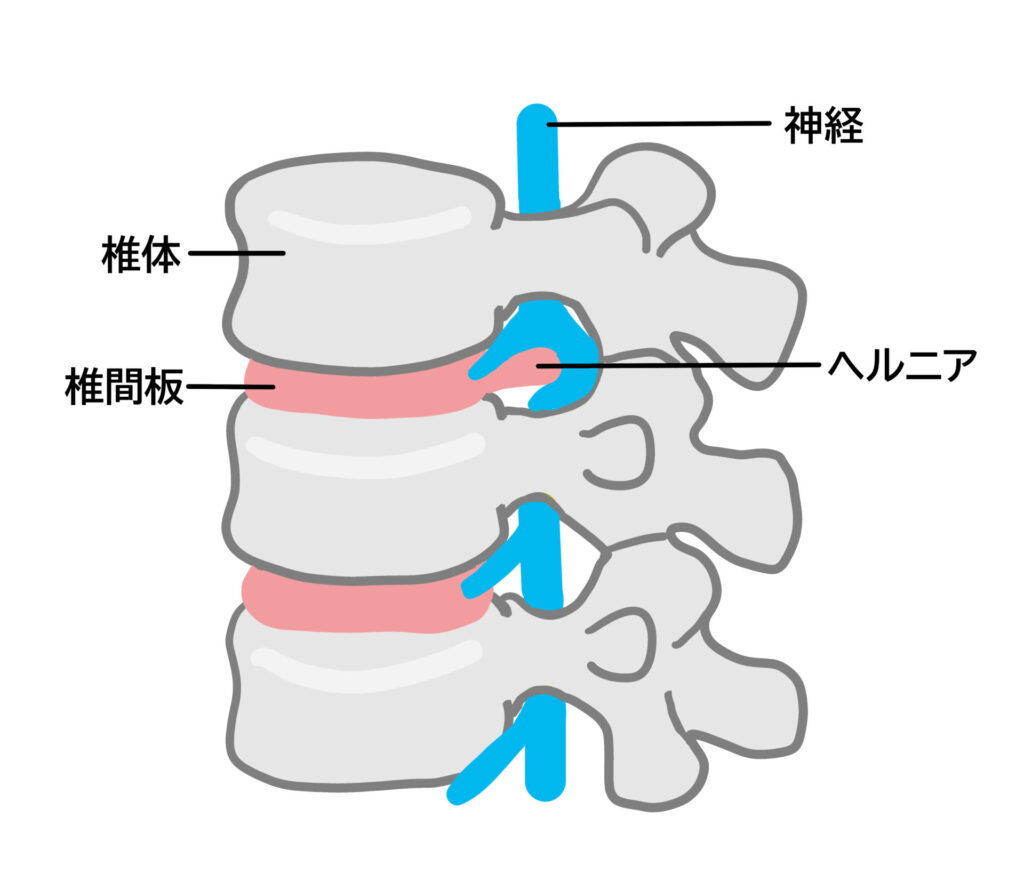
椎間板は脊椎にかかる垂直方向の圧力を分散し、脊柱の柔軟性を保つ機能を担っています。線維輪は強固なコラーゲン線維で構成され、髄核は水分に富むゲル状物質で、弾性を持って衝撃を吸収します。加齢や過負荷によって髄核の水分量が低下すると、椎間板の耐久性が落ち、亀裂が生じやすくなります。
ヘルニア発生のメカニズム
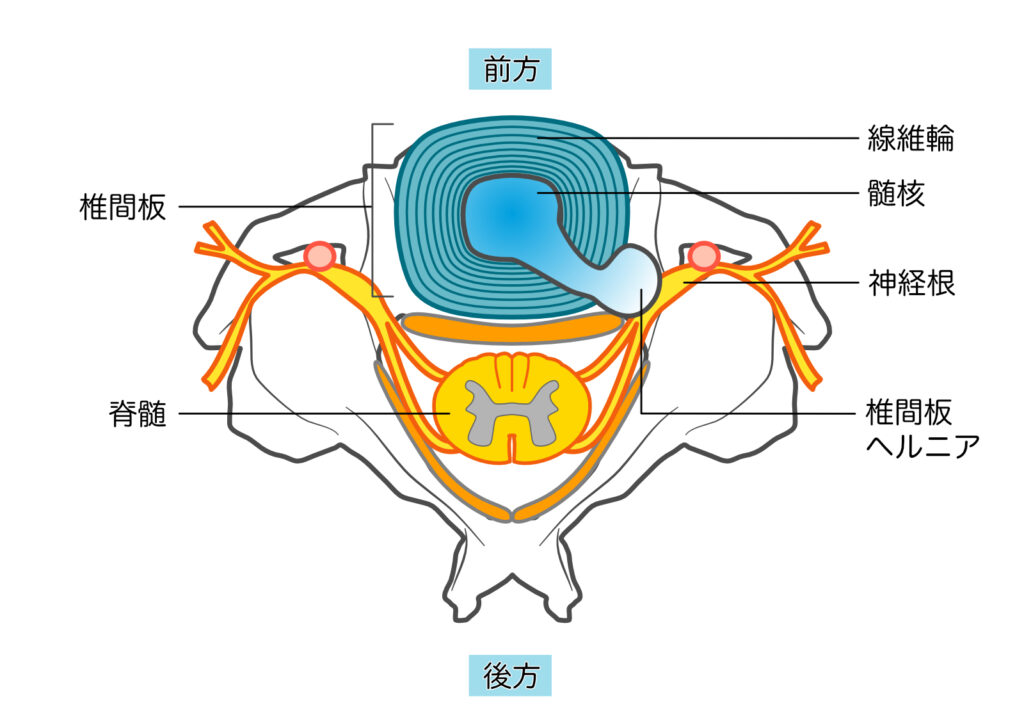
長時間の前屈姿勢、重量物の持ち上げ、繰り返しの回旋動作などが椎間板への負担を増大させます。その結果、線維輪に亀裂が入り、内部の髄核が後方または後外方に突出します。突出した髄核が神経根や馬尾神経を圧迫することで、疼痛・しびれ・筋力低下などの神経症状が発生します。
好発部位と発症しやすい年齢層
椎間板ヘルニアは20〜40歳代に多く発症します。腰椎の中でもL4/L5およびL5/S1レベルは、上半身の荷重が集中するため特にリスクが高い部位です。一方で高齢者では、椎間板の水分量低下により髄核の移動性が減るため発症率はやや低下しますが、代わりに脊柱管狭窄症との鑑別が重要になります。
症状から見極めるポイント
椎間板ヘルニアの診断では、症状の特徴を正しく把握することが不可欠です。神経圧迫による典型的な症状は腰痛に加えて下肢への放散痛であり、障害される神経根レベルによって症状の部位や範囲が異なります。
神経症状の特徴(しびれ・感覚異常)
神経根が圧迫されると、皮膚感覚領域(デルマトーム)に沿ったしびれや感覚低下が現れます。例えば、L5神経根障害では足背から母趾にかけてのしびれ、S1神経根障害では足底外側や小趾への放散痛が特徴的です。デルマトームの正確な把握は、病変レベルを特定する上で重要です。
筋力低下や歩行障害の有無

神経圧迫が強くなると、対応する筋群に筋力低下が出現します。L5障害では母趾伸展筋の低下による歩行中のつまずき、S1障害では下腿三頭筋の低下に伴うつま先立ち困難が見られます。これらの症状は進行性であることが多く、早期発見が重要です。
腰痛と下肢症状の関連性
椎間板ヘルニアでは、腰痛よりも下肢への放散痛が主症状となるケースが多くあります。特に、咳・くしゃみ・排便時に痛みが増悪する「咳くしゃみサイン」は神経根圧迫を示唆する重要な所見です。腰痛と下肢症状の関係を正しく把握することで、病態の進行度を推測できます。
診察・評価による見極め
臨床で椎間板ヘルニアを見極めるためには、問診・神経学的検査・画像診断を組み合わせた総合的評価が不可欠です。
問診で確認すべき重要ポイント
症状発現のきっかけ、痛みの部位と広がり、体位による変化などを詳細に聴取します。特に「急性発症か慢性経過か」「増悪因子と緩和因子」「日常生活への影響度合い」は、治療方針を立てるうえで重要な情報となります。
神経学的検査(SLRテスト・FNSテストなど)
下肢伸展挙上試験(SLRテスト)は、腰椎L4/L5またはL5/S1神経根障害を評価するための代表的な検査です。角度が30〜70度で放散痛が誘発されれば陽性と判定します。大腿神経伸展テスト(FNSテスト)はL3/L4神経根障害の評価に有効であり、ヘルニアのレベル診断に欠かせません。
画像診断(MRI・CT)の活用
MRIは椎間板ヘルニアの診断におけるゴールドスタンダードです。突出部位の正確な同定、神経圧迫の程度、周囲組織との関係が明確になります。一方、CTは骨性病変の評価に優れており、特に椎間板石灰化や骨棘形成の有無を把握する際に有用です。
鑑別診断の重要性
椎間板ヘルニアと類似した症状を呈する疾患は多く、適切な鑑別診断が必要です。
椎間関節症や筋筋膜性腰痛との違い
椎間関節症では、体幹の伸展や回旋で疼痛が誘発されやすく、神経症状は少ない傾向があります。筋筋膜性腰痛ではトリガーポイントに圧痛がみられ、安静で症状が軽快する特徴があります。
脊柱管狭窄症との鑑別
脊柱管狭窄症では、歩行に伴って下肢症状が悪化し、休息で改善する「間欠性跛行」が特徴的です。椎間板ヘルニアでは安静時でも強い放散痛を呈することが多いため、ここが大きな鑑別ポイントです。
その他の腰下肢痛疾患との区別
梨状筋症候群、仙腸関節障害、変形性腰椎症なども同様の症状を呈するため、機能解剖に基づいた詳細な触診と動作分析が不可欠です。
臨床で役立つ見極めのコツ
診断精度を高めるためには、症状の時間経過と動作観察の両面から評価することが重要です。
急性期・慢性期での症状の違い
急性期では炎症反応が強く、安静時痛が主体です。一方、慢性期では神経症状が主体となり、姿勢や体位で症状が変動する傾向があります。発症からの期間を正確に把握することが治療方針に直結します。
日常生活動作での観察ポイント
椎間板ヘルニアでは、起き上がりや前屈時の動作で症状が増悪することが多いです。靴下を履く、物を拾うなどの動作中に痛みが強まる場合は、椎間板性の病態を強く疑います。
理学療法士が行う機能的評価の活用
体幹の可動域、筋力、神経滑走性、動作時の代償パターンを総合的に評価することで、神経根障害の有無と機能的影響を正確に把握できます。理学療法士はこれらの情報をもとに、最適なリハビリプログラムを立案することが求められます。
まとめ
椎間板ヘルニアを正確に見極めるためには、症状の詳細な把握、神経学的評価、画像診断、そして他疾患との鑑別を総合的に行うことが重要です。特に、デルマトームや筋力低下の分布を正しく評価することは診断精度を高める上で不可欠です。また、臨床では急性期と慢性期の病態の違いを踏まえ、動作観察を組み合わせることでより精度の高い判断が可能になります。
整形外科疾患に対する勉強会案内はこちら⬇︎
https://8e0f6.hp.peraichi.com
無料勉強会やオンラインコースについては代表高柳の公式ラインから⬇︎
https://liff.line.me/1645278921-kWRPP32q/?accountId=397vgsxy
施術案内ページはこちら⬇︎
https://neuroplasty-tokyo.com/shop-rehab/
訪問リハビリ案内ページはこちら⬇︎
https://neuroplasty-tokyo.com/home-rehabilitation/


