
くも膜下出血(SAH)は、命に関わる重大な疾患のひとつであり、発症時の激烈な頭痛が大きな特徴です。この疾患は特に動脈瘤の破裂によって引き起こされることが多く、発症直後の対応が生死を左右します。本記事では、くも膜下出血に関連する痛みについて、発症機序から慢性期の管理まで専門的に解説します。
くも膜下出血とは何か?
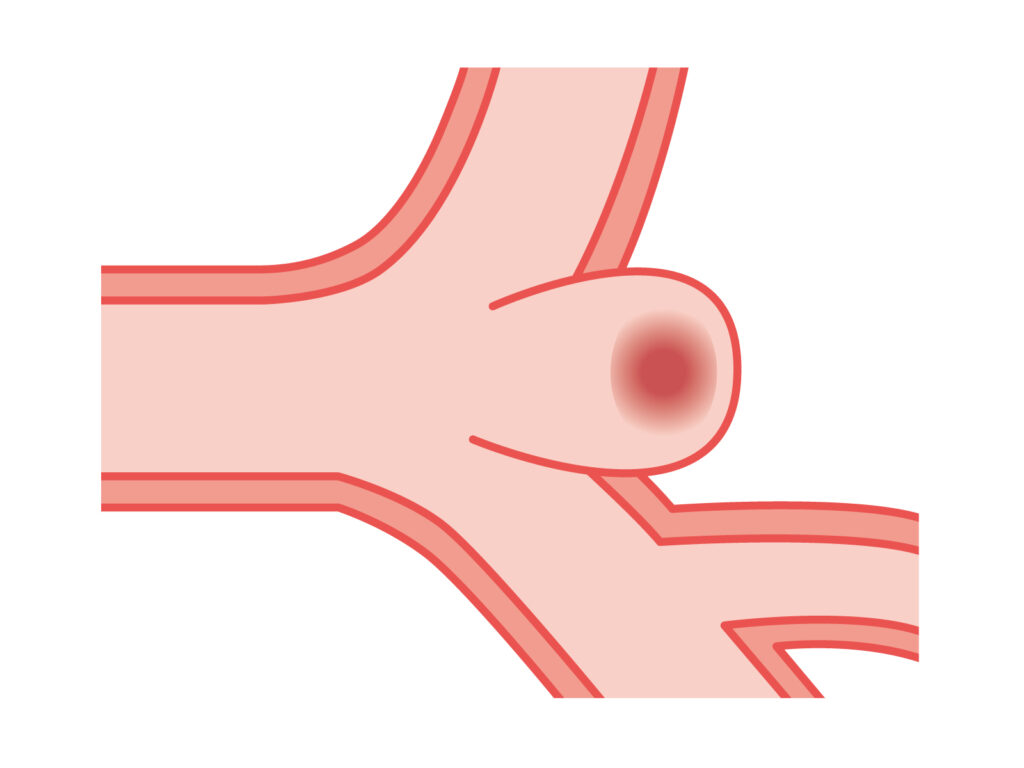
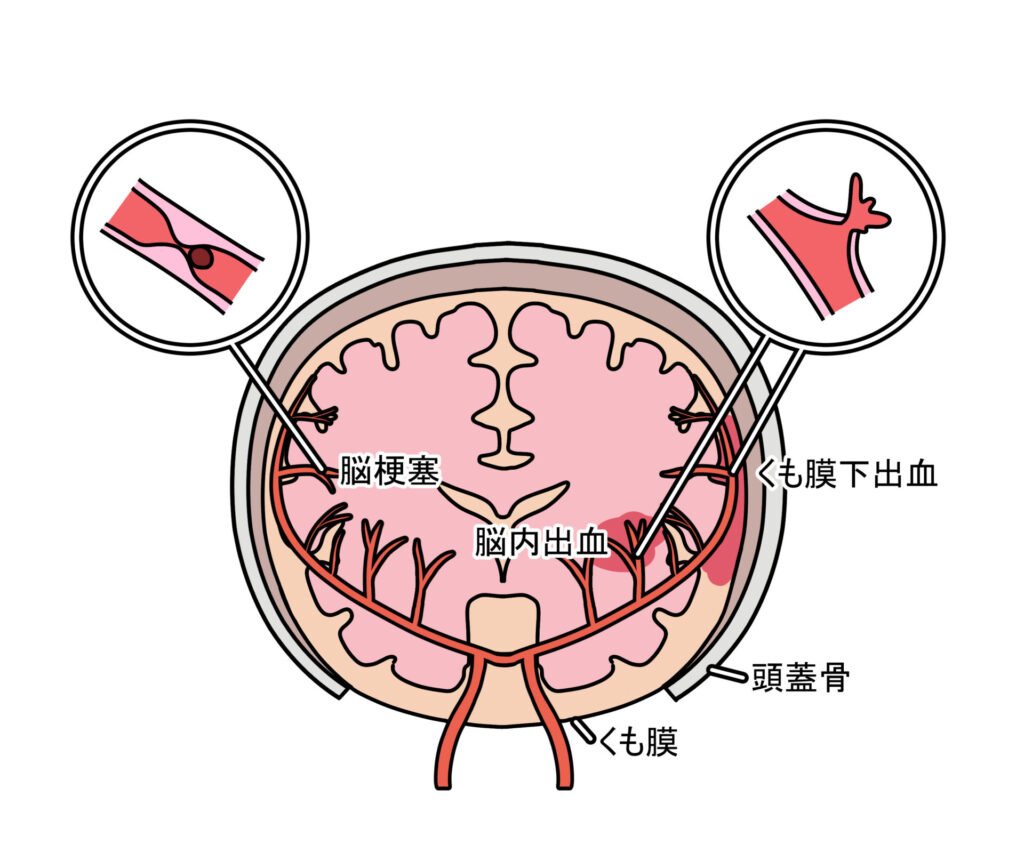
くも膜下出血とは、脳を包む膜のひとつである「くも膜」と「軟膜」の間に出血が生じる疾患で、主に動脈瘤の破裂が原因です。突然の頭痛や意識障害を伴い、緊急の診断・治療が必要です。
発症メカニズムと原因疾患
くも膜下出血の約80%は脳動脈瘤の破裂が原因です。脳底部のウィリス動脈輪周辺に好発するこれらの動脈瘤が、血圧の急上昇やストレスなどを契機に破裂し、血液がくも膜下腔に流出します。高血圧や喫煙、家族歴などがリスク因子として知られています。
動脈瘤破裂による突発的な頭蓋内出血
動脈瘤破裂による出血は、瞬時に頭蓋内圧を上昇させ、脳実質を圧迫します。この急激な圧変化が、激烈な頭痛や嘔吐、痙攣、意識障害といった症状を引き起こします。また、出血量が多い場合は脳幹の機能が障害され、即時に生命を脅かすこともあります。
高リスク因子と予防の重要性
高血圧の管理、禁煙、定期的な健診による動脈瘤の早期発見が予防の鍵となります。特に家族歴がある場合や、高血圧・喫煙歴を有する中高年者はリスクが高く、脳ドックなどの定期検査が推奨されます。
痛みの特徴とその発現様式
くも膜下出血の痛みは、患者が「人生で最悪の頭痛」と表現するほど激烈です。この痛みの質や発現様式には、他の頭痛と区別される特徴があります。
「今までで一番ひどい頭痛」と表現される理由
動脈瘤破裂によって生じる急激な頭蓋内圧上昇は、三叉神経終末や硬膜などの痛覚受容器を直接刺激します。痛みは瞬間的に発生し、しばしば「雷に打たれたような」「バットで殴られたような」と表現されます。
頭蓋内圧の急激な上昇と神経圧迫の関係
くも膜下腔に血液が流出することで、脳圧が急上昇し、視神経や脳幹部への圧迫が生じます。これが頭痛のみならず、視覚異常、項部硬直、意識変容といった症状を引き起こします。こうした神経圧迫は、時間経過とともに症状を増悪させることもあります。
頭痛以外に現れる身体症状と鑑別ポイント
発熱や項部硬直、悪心・嘔吐、意識消失、痙攣などが併発することが多く、片頭痛や緊張型頭痛とは明確に異なります。特に突然発症の頭痛で頸部の硬直がある場合は、SAHを最優先に鑑別すべきです。
痛みの評価と診断へのアプローチ
くも膜下出血の痛みは、問診・身体所見・画像検査によって迅速に評価される必要があります。的確な評価が診断と治療の遅延を防ぎます。
急性頭痛のスクリーニングとRED FLAG
くも膜下出血における典型的なRED FLAGは「突然の激しい頭痛」です。特に発症時間が明確で、安静にしていても痛みが改善しない場合、SAHの可能性が高まります。他にも神経脱落症状や意識障害の併発があるかどうかも重要な指標です。
CTやMRIによる画像診断の役割
発症から6時間以内の非造影CTは、出血の同定に非常に有効であり、感度は95%以上と報告されています。一方で、時間経過とともに感度は低下するため、必要に応じてMRIやMRA、脳血管造影による精密検査が実施されます。
髄液検査と頭痛の鑑別診断における重要性
CTで明らかな出血が確認されない場合、腰椎穿刺による髄液検査が行われます。血性髄液の存在やキサントクロミーの検出は、SAHの診断に有用です。これにより、片頭痛や髄膜炎などとの鑑別が可能になります。
痛みに対する急性期の対応と管理
くも膜下出血による痛みのマネジメントは、単なる鎮痛だけではなく、出血拡大や二次的損傷を防ぐ包括的な管理が求められます。
医療機関での初期対応と救急処置
まずはバイタルサインの安定化と脳圧の管理が最優先です。血圧の過度な上昇は再出血のリスクを高めるため、厳密なコントロールが必要です。また、ICU管理下でのモニタリングと、必要に応じた脳血管内治療(コイル塞栓術など)が検討されます。
鎮痛薬の使用と適応に関する考察
一般的なNSAIDsは出血リスクを増加させるため慎重な使用が求められます。軽度の痛みに対してはアセトアミノフェンなどが使用されますが、中等度以上の痛みにはオピオイド系鎮痛薬が必要となることもあります。ただし、呼吸抑制や意識レベル低下の副作用にも注意が必要です。
二次的合併症への備えと多職種連携の重要性
血管攣縮による脳梗塞、再出血、水頭症などの合併症に備えた対応が必要です。医師、看護師、理学療法士、薬剤師などの多職種によるチーム医療が、急性期管理における鍵を握ります。
慢性期の痛みと予後における課題
くも膜下出血の痛みは急性期のみならず、慢性期においても残存することがあり、生活の質を著しく低下させる要因となります。
痛みの残存と生活への影響
慢性期では、頭痛の持続、感覚異常、心理的後遺症などが問題となります。PTSDやうつ症状を併発する例も少なくなく、単なる身体的リハビリにとどまらず、包括的な支援が必要です。
再出血や血管攣縮後の頭痛管理
再出血や血管攣縮による虚血性変化は、慢性的な頭痛や局所神経症状を引き起こす原因となります。血圧管理の継続、神経内科的フォローアップ、薬物療法の最適化が再発予防と症状軽減に寄与します。
リハビリテーションと心理的支援の重要性
身体機能の回復だけでなく、精神的サポートも重要です。認知機能障害や社会復帰に対する不安に対し、作業療法や心理カウンセリングが役立ちます。医療・介護・地域資源が連携することで、包括的な回復支援が実現します。
まとめ
くも膜下出血に伴う痛みは、単なる頭痛の域を超えた深刻な症状であり、生命を脅かす疾患の重要なサインです。発症直後の評価・診断・治療が迅速かつ的確であることが、患者の予後を大きく左右します。また、慢性期における痛みや精神的後遺症にも着目し、多職種連携による継続的なサポートが不可欠です。痛みに対する深い理解と、個別性に応じた対応が、患者の人生を支える礎となります。
整形外科疾患に対する勉強会案内はこちら⬇︎
https://8e0f6.hp.peraichi.com
無料勉強会やオンラインコースについては代表高柳の公式ラインから⬇︎
https://liff.line.me/1645278921-kWRPP32q/?accountId=397vgsxy
施術案内ページはこちら⬇︎
https://neuroplasty-tokyo.com/shop-rehab/
訪問リハビリ案内ページはこちら⬇︎
https://neuroplasty-tokyo.com/home-rehabilitation/


